Жировой гепатоз – это состояние печени, которое
характеризуется
накоплением жира в печеночных
клетках. Его еще называют стеатоз или жировая дистрофия. В некоторых
случаях считается отдельным
заболеванием, стадией болезни (например, при неалкогольной жировой
болезни печени – НАЖБП) или
синдромом в составе других заболеваний.
Отдельное понятие жирового гепатоза появилось в практику после
внедрения биопсии (анализа среза
тканей под микроскопом). Диагноз ставится в том случае, если
содержание жира в органе превышает
десятую часть ее массы в пересчете на сухое вещество.
Степени жирового гепатоза
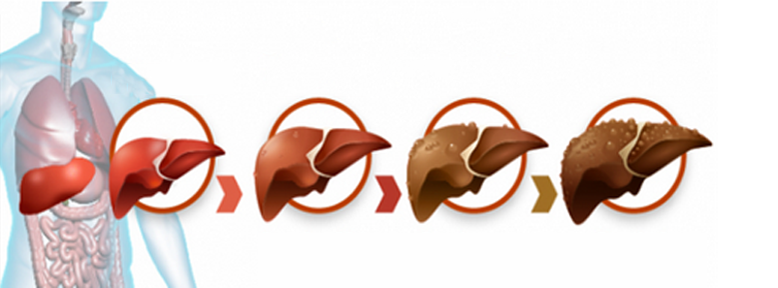
Различают такие степени
стеатоза1:
0 – мелкие капельки жира обнаруживаются в отдельных клетках
(гепатоцитах);
1 степень – очаги умеренного ожирения (капли крупные и
средние);
2 степень – капли жира разных размеров все еще формируются
внутри клеток, но процесс становится
сливным – диффузным;
3 степень – появление жировых отложений и вне печеночных
клеток.
Чем грозит отложение жира в печеночных клетках?
Если к стеатозу присоединяется воспаление, то
развивается следующая стадия НАЖБП, которая называется
стеатогепатит с возможным формированием фиброза и цирроза. Он может
быть как алкогольный, так и
неалкогольный.
На сегодняшний день НАЖБП – это третье по частоте и важности
показание к трансплантации органа2.
Кроме того, ее наличие прямо указывает на риск развития
сердечно-сосудистых заболеваний, одной из
самых частых причин смерти во всем мире. Поэтому даже к первой
стадии этого недуга стоит отнестись со
всей серьезностью.
Причины жирового гепатоза
В зависимости от причин возникновения выделяют жировой гепатоз и
стеатогепатит первичный и
вторичный.
Первичный стеатоз возникает при наличии таких факторов:
- - избыточная масса тела и ожирение;
- - нарушение чувствительности к инсулину, повышение уровня
глюкозы и сахарный диабет 2 типа;
- - нарушение липидного (жирового) обмена, которое проявляется
увеличением содержания триглицеридов
и холестерина в крови;
- - наличие метаболического синдрома, тогда жировой гепатоз
считают его печеночным проявлением.
Вторичный жировой гепатоз развивается в результате:
- - приема лекарственных препаратов с токсическим влиянием на
печень, среди них – гормоны
глюкортикоиды и эстрогены, противоопухолевые средства, отдельные
противовоспалительные, тетрациклин
и другие;
- - хронических болезней кишечника и поджелудочной железы, а также
хирургических вмешательств, при
которых нарушается всасывание и расщепление жиров, поступающих с
пищей;
- - голодания, стремительного похудения и несбалансированного
питания;
- - некоторых системных заболеваний с нарушением печеночных
функций, углеводного и липидного
обменов (болезнь Коновалова-Вильсона3, липодистрофия);
- - определенных генетических мутаций, которые становятся причиной
нарушения обмена липидов.
Важным отличием неалкогольной жировой болезни от алкогольной
является связь заболевания с
ежедневным приемом алкоголя.
Для мужчин определена критическая доза этанола в 30 г/сутки (210 г в
неделю), а для женщин – 20
г/сутки (140 г в неделю)4.
Симптомы жирового гепатоза
Стеатозом женщины страдают примерно в 2 раза чаще, чем
мужчины1. Возраст 40-60 лет. Это связано в
основном с гормональными изменениями, которые влияют на обмен
веществ в организме.
Из проявлений болезни наиболее постоянным симптомом оказывается
увеличение печени, возможны
неприятные ощущения в правом подреберье в виде тяжести и небольшой
болезненности. Боль при этом
тупая, ноющая. Иногда наблюдаются тошнота, реже рвота или нарушения
работы кишечника.
На первый план выходит астенический синдром. Пациенты жалуются на
такие симптомы, как общая
слабость, сонливость, быстрая утомляемость при выполнении привычной
работы.
Основные диагностические признаки жирового гепатоза обнаруживают во
время дополнительных
лабораторных и инструментальных исследований.
На УЗИ определяется
равномерное увеличение органа, жировые включения. К эхопризнакам
стеатоза относится3 увеличение
эхогенности, так называемая «яркая» печень, нечеткий сосудистый
рисунок. Во время компьютерной и
магнитно-резонансной томографии оценивают рентгенологическую
плотность тканей, которая снижается, и
количественное содержание жира (очаговое или диффузное).
Хотя эхопризнаки гепатоза достаточно четкие, наиболее точный диагноз
устанавливается только с
помощью пункционной биопсии.
Лабораторные исследования также имеют значение. Обычно у пациентов с
жировой дистрофией повышен
уровень глюкозы, триглицеридов, холестерина в крови, умеренно (в 2-4
раза3) увеличены
показатели
печеночных ферментов – АЛТ, АСТ. При развитии воспаления их
повышение более значительное,
присоединяются признаки застоя желчи.
Лечение жирового гепатоза
Если диагноз поставлен вовремя и болезнь застали на стадии жирового
гепатоза, то еще есть все шансы
полностью избавиться от скоплений жира в гепатоцитах.
Лечение жировой
болезни печени всегда начинается с коррекции тех факторов,
которые привели к ее
развитию. В первую очередь это лишний вес и обменные нарушения. Диета и правильное
сбалансированное
питание дают хороший результат. Рекомендуется ограничение
поступления жиров и простых углеводов с
пищей, снижение общего калорийности рациона на 500-1000 калорий в
сутки, что приводит к потере веса
порядка полкилограмма в неделю. Обязательно включение в диету
достаточного количества овощей в
отварном или запеченном виде, круп, нежирных кисломолочных
продуктов.6
Полезными в сочетании с правильным питанием будут умеренные
физические нагрузки. Можно начинать с
ходьбы по 30-40 минут в день, постепенно подключать силовые и
аэробные упражнения.
Снижение веса на 7-10% - это реальная возможность избавиться от
стеатоза.
Если речь идет об алкогольной жировой болезни, то исключается
употребление спиртного.
Для медикаментозного лечения используют:
- - гепатопротекторы,
например, эссенциальные фосфолипиды5 – эффективные
препараты, которые
выполняют сразу несколько функций: улучшение обмена липидов и
углеводов, восстановление печеночных
клеток, уменьшение токсического действия свободных радикалов и
продуктов окисления свободных жирных
кислот, профилактика формирования соединительной ткани
(фиброза).
- - антиоксиданты – витамин Е, С.
- - медикаменты для коррекции сахарного диабета 2 типа и других
сопутствующих заболеваний.
Цель терапии: не допустить развития следующих, более тяжелых стадий
НАЖБП и улучшить качество
жизни.
Источники
-
Подымова С.Д. Жировой гепатоз, неалкогольный стеатогепатит.
Клинико–морфологические особенности.
Прогноз. Лечение // РМЖ. 2005. №2. С. 61.
- Панчук М.С. Неалкогольная жировая
болезнь печени и заболевания
сердечно-сосудистой системы // Consilium Medicum. 2012; 10:
122-125.
- Надинская М.Ю. Метаболические
заболевания печени. Consilium Medicum.
2004; 06: 393-400.
-
Звенигородская Л.А. Неалкогольная жировая болезнь печени:
эволюция представлений,
патогенетические акценты, подходы к терапии. Трудный
пациент. 2015; 10-11: 37-43
-
Маев И.В., Андреев Д.Н. Неалкогольная жировая болезнь
печени: механизмы развития, клинические
формы и медикаментозная коррекция. Гастроэнтерология. 2012;
2: 36-39
- Грищенко Е.Б., Щекина М.И.
Неалкогольная жировая болезнь печени:
фармакоэкономические аспекты терапии. Гастроэнтерология.
2011; 1: 94-98
Дата последнего доступа к веб-сайтам –
06.09.2018.
MAT-KZ-2100171_V0.2_03_2021



